Các phương pháp dùng trong sàng lọc và chẩn đoán trước sinh
Có 7 phương pháp thăm dò trong thai kỳ được sử dụng cho mục đích sàng lọc và chẩn đoán trước sinh, đó là:
- Chẩn đoán di truyền tiền làm tổ
- Siêu âm
- Sinh thiết gai rau
- Chọc hút nước ối
- Chọc hút máu cuống rốn
- Xét nghiệm máu mẹ (triple test, quadro test)
- DNA tự do trong máu mẹ
1. Xét nghiệm di truyền tiền làm tổ
Kỹ thuật xét nghiệm di truyền tiền làm tổ được sử dụng để xác định bất thường về di truyền của phôi IVF (thụ tinh trong ống nghiệm) trước khi chuyển phôi vào tử cung mẹ. Xét nghiệm di truyền tiền làm tổ giúp chẩn đoán bệnh di truyền liên kết NST X đồng thời xác định giới tính.
2. Siêu âm
Tuổi thai, số lượng thai, sự phát triển của thai, chất lượng của sự trao đổi giữa mẹ và con (dựa vào Doppler) và hình thái học của thai nhi. Mặc dù đã có khá nhiều cải thiện về kỹ thuật nhưng siêu âm vẫn chưa là phương pháp hoàn hảo nhất, nó chỉ có thể phát hiện được một số dị dạng thai khi mà thai nhi nằm ở một tư thế thuận lợi, trong môi trường có lượng nước ối vừa đủ. Vì vậy trong quá trình thai nghén tốt nhất nên làm siêu âm 3 lần vào 3 thời điểm: 3 tháng đầu (12 đến 14 tuần), 3 tháng giữa (21 tuần đến 22 tuần), 3 tháng cuối (30 tuần đến 32 tuần).
3. Sinh thiết gai rau
Sinh thiết gai rau là phương pháp lấy bệnh phẩm thai nhi bằng cách lấy các tế bào của các gai rau. Phương pháp này có tỷ lệ sảy thai khá cao (khoảng 9%) cho nên chỉ định sử dụng rất hạn chế. Chỉ định chủ yếu cho các trường hợp thai nhi có những bất thường lớn phát hiện sớm trong các quý đầu của thai nghén. Phương pháp sinh thiết gai rau được làm dưới hướng dẫn của siêu âm. Kết quả sau 5 đến 7 ngày.
4. Chọc hút nước ối
Chọc hút nước ối được làm vào 3 thời điểm:
- Chọc hút nước ối sớm (tuổi thai 13 đến 16 tuần),
- Chọc hút nước ối kinh điển (tuổi thai từ 17 đến 20 tuần),
- Chọc hút nước ối muộn (sau 20 tuần).
Tuổi thai tốt nhất để thực hiện thủ thuật này là 16 đến 18 tuần vì lúc này khả năng lấy nước ối thành công cao nhất, tỷ lệ biến chứng cho cả mẹ và thai thấp nhất. Hiện nay ở nước ta xét nghiệm nước ối chủ yếu là làm nhiễm sắc thể đồ thai nhi, trong tương lai có thể thực hiện thêm các xét nghiệm khác về sinh hoá vi khuẩn cũng như về vi sinh vật.
Chọc ối được thực hiện bằng cách dùng một kim rất nhỏ, tiêm xuyên qua thành bụng vào tử cung dưới hướng dẫn của siêu âm và hút một lượng nhỏ nước ối ( khoảng 20ml nước ối ) để chẩn đoán. Cơ thể thai phụ sẽ tái tạo lại lượng nước ối được hút ra. Phần lớn, em bé sẽ không bị ảnh hưởng gì trong và sau quá trình làm thủ thuật. Một số thai phụ sẽ bị đau bụng nhẹ trong hoặc sau quá trình thực hiện.
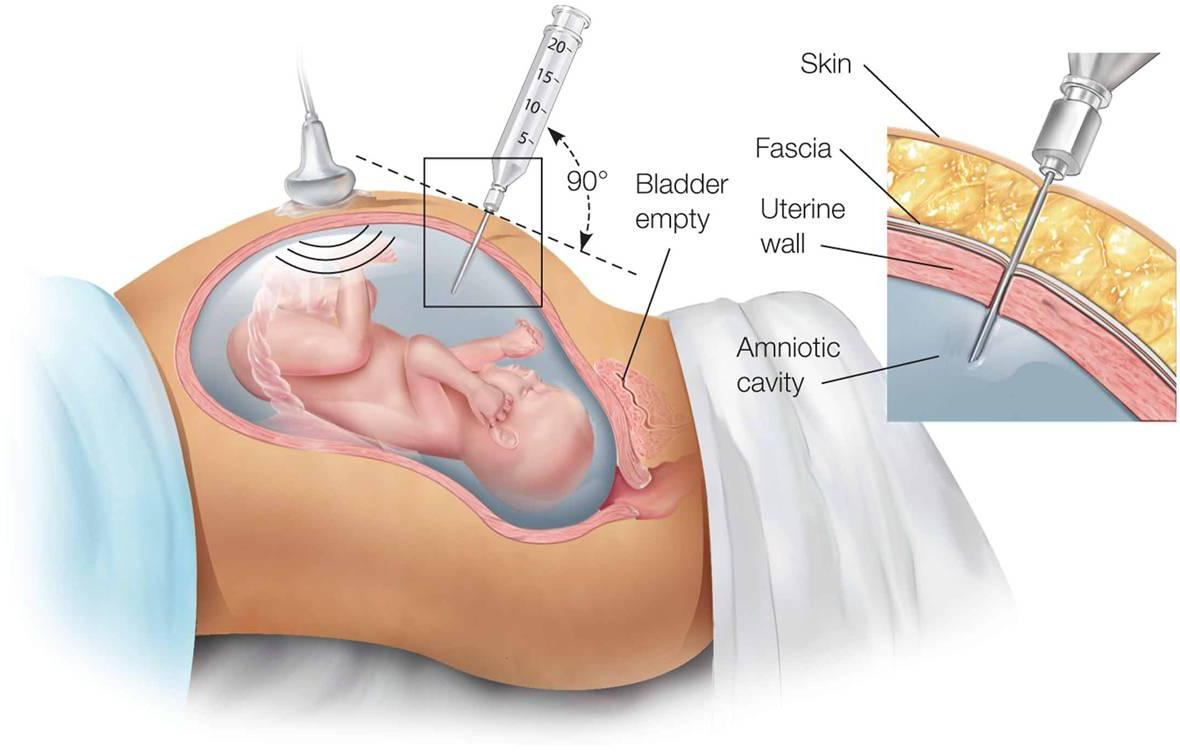
Thời gian chọc ối tiến hành trong 5 đến 10 phút. Sau đó cần nằm nghỉ tại chỗ 3 tiếng, không phải sử dụng kháng sinh. Nguy cơ biến chứng rỉ ối, sảy thai < 0,5%. Kết quả xét nghiệm sẽ có sau 2 đến 3 tuần.
5. Chọc hút máu cuống rốn
Phương pháp lọc máu tĩnh mạch rốn là phương pháp lấy máu của thai nhi để xét nghiệm. Kỹ thuật thực hiện phức tạp, khó khăn và tỷ lệ tai biến cho thai khá lớn cho nên chỉ định của phương pháp này cho đến nay rất hạn chế. Nó chỉ được dùng trong những trường hợp cần nghiên cứu huyết học của thai nhi. Kỹ thuật này thực hiện ở thai 11 – 13 tuần tuổi.
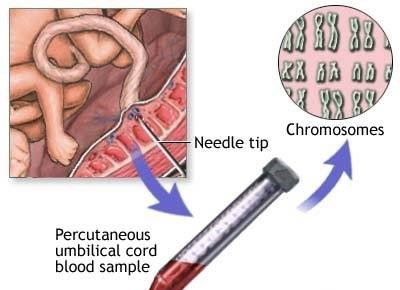
Dưới sự hướng dẫn của siêu âm, một đầu kim tiêm được đưa qua vách bụng của thai phụ vào tử cung, tiếp đến vào mạch máu trong dây rốn, khoảng 1cm từ chỗ lá nhau. Một lượng máu nhỏ được lấy ra để xét nghiệm và cho kết quả chẩn đoán trong trường hợp nghi ngờ thai bị thiếu máu, thai nhiễm bệnh sởi, nhiễm toxoplasma, mụn rộp hoặc thai chậm phát triển. Nguy cơ xảy ra tai biến cho thai nhi khi thực hiện phương pháp này khá cao, từ 1-2%
Trong các phương pháp lấy bệnh phẩm của thai cho đến nay thì chọc hút nước ối là có kết quả tốt, an toàn cho mẹ và cho thai, kỹ thuật đơn giản nhất. Đây là phương pháp chẩn đoán trước sinh được sử dụng rộng rãi nhất hiện nay trên thế giới. Tuy vậy, bất kỳ phương pháp chẩn đoán trước sinh nào được sử dụng thì điểm quan trọng là:
- Phải nằm trong một hệ thống quản lý thống nhất,
- Xác định đúng tuổi thai,
- Phải có tư vấn cho thai phụ và gia đình để tự nguyện tham gia, đồng thời chấp nhận những rủi ro cho mẹ và thai nhi ngay cả khi áp dụng những phương pháp được coi là an toàn nhất.
6. Xét nghiệm máu mẹ (Triple test, Quadro test)
- Double test: PAPP-A + β-hCG tự do
- Triple test: AFP + hCG + Estriol
- Quadtro test: AFP + hCG + Estriol + Inhibin A
Trong đó
- PAPP-A (Pregnancy Associated Plasma Protein A) là một loại glycoprotein do nhau thai bài tiết có trong huyết thanh của mẹ
- AFP: Alpha-fetoprotein là một loại protein do gan của bé tiết ra.
- Hormone hCG: sinh ra từ nhau thai
- Estriol: một nội tiết tố nhau thai và gan của bé.
- Inhibin A: hormone được sản xuất bởi nhau thai và buồng trứng.
Double test:
Kết hợp đo độ mờ da gáy bằng siêu âm, tuổi mẹ , tuổi thai,… nhằm đánh giá nguy cơ của bệnh bất thường nhiễm sắc thể như hội chứng Down, Edwards (Trisomy 18) và Patau (Trisomy 13).
Xét nghiệm sàng lọc Double test thường được thực hiện vào quý I, tức là khoảng 3 tháng đầu của thai kỳ, tốt nhất là trong tuần thai thứ 12 – 13.
Dựa vào kết quả siêu âm để xác định tuổi thai, mẹ bầu có thể thực hiện xét nghiệm sau khi khám siêu âm đo độ mờ da gáy.
Triple test:
Thời gian: được thực hiện khi thai nhi được 15 – 20 tuần tuổi để tìm ra nguy cơ bị dị tật ống thần kinh, tốt nhất vào tuần thai thứ 16 – 18.
Triple test sử dụng máu của mẹ để kiểm tra dị tật thai nhi nhờ vào sự thay đổi tăng hoặc giảm của 3 chỉ số nêu trên giúp bác sĩ dự đoán được nguy cơ xuất hiện các bất thường. Tất cả phụ nữ mang thai đều cần được thực hiện xét nghiệm này, nhất là những thai phụ có nguy cơ cao: Gia đình có tiền sử dị tật bẩm sinh,
- Thai phụ trên 35 tuổi, có sử dụng các thuốc hoặc chất có thể gây hại cho thai nhi,
- Bệnh tiểu đường và có sử dụng insulin,
- Bị nhiễm virus trong thời gian mang thai,
- Làm việc hoặc sống trong môi trường tiếp xúc với hóa chất, phóng xạ liều lượng cao,…
Quadtro test (còn gọi tắt là Quad test)
Thời gian: được thực hiện giữa tuần 15 và tuần 20 của thai kỳ bằng cách lấy máu từ tĩnh mạch cánh tay của thai phụ.
Kết quả của quad test cho thấy nguy cơ dị tật thai nhi hoặc sai lệch nhiễm sắc thể, chẳng hạn như tật nứt đốt sống hay hội chứng Down (3 NST số 21), Hội chứng Edwards (3NST số 18). Đối tượng cần xét nghiệm Quad test cũng tương tự như Triple test nêu trên.
7. DNA tự do trong máu mẹ
Xét nghiệm DNA trong máu mẹ còn gọi là là xét nghiệm di truyền không xâm lấn NIPT là xét nghiệm DNA của thai trong máu mẹ để sàng lọc bất thường NST của thai: 3 NST 21, 3 NST số 13, 3 NST số 18,…
Việc sàng lọc dị tật thai nhi khi mang thai có thể phát hiện và can thiệp sớm trong bào thai hay điều trị sớm sau sinh, giúp trẻ phát triển bình thường. Một số trường hợp, thai nhi mang những khuyết tật quá nặng, khó có thể sống sót sẽ giúp thai phụ đưa ra quyết định giữ hay bỏ thai nhi. Vì vậy, kết quả sàng lọc dị tật thai nhi đóng vai trò rất quan trọng, nên khi lựa chọn cơ sở khám thai, thai phụ nên lựa chọn những cơ sở y tế uy tín an toàn để việc chẩn đoán được chính xác.
*Nguồn tham khảo:
- vimec.com
2. benhvienphusantrunguong.org.vn
http://benhvienphusantrunguong.org.vn/news/tin-tuc-su-kien/cac-phuong-phap-chan-doan-truoc-sinh.html







